„Nie ma badań, które rozpoznają astmę za lekarza”. O leczeniu astmy u dzieci mówią prof. dr hab. n. med. Marek Kulus i Marta Zajac-Asllanaj
O leczeniu astmy w Polsce i Wielkiej Brytanii rozmawiamy z prof. dr hab. n. med. Markiem Kulusem, pediatrą i alergologiem z Dziecięcego Szpitala Klinicznego w Warszawie oraz Martą Zajac-Asllanaj, mamą 11-letniego astmatyka.
Aleksandra Zalewska-Stankiewicz: W jakim wieku było najmłodsze dziecko, u którego zdiagnozował pan astmę?
Prof. dr hab. n. med. Marek Kulus: Zgodnie z definicją, nie powinniśmy mówić o astmie u dzieci do pierwszego roku życia, nawet jeśli objawy wskazują na tę chorobę. Podobnie jest na przykład w Anglii, gdzie u niemowląt diagnozuje się nie astmę, lecz zapalenie oskrzelików. Natomiast w Polsce u dzieci do pięciu lat diagnozujemy tzw. astmą wczesnodziecięcą, czyli przewlekłą chorobę dróg oddechowych, głównie o podłożu alergicznym.
Skąd wiadomo, że objawy wskazują na astmę?
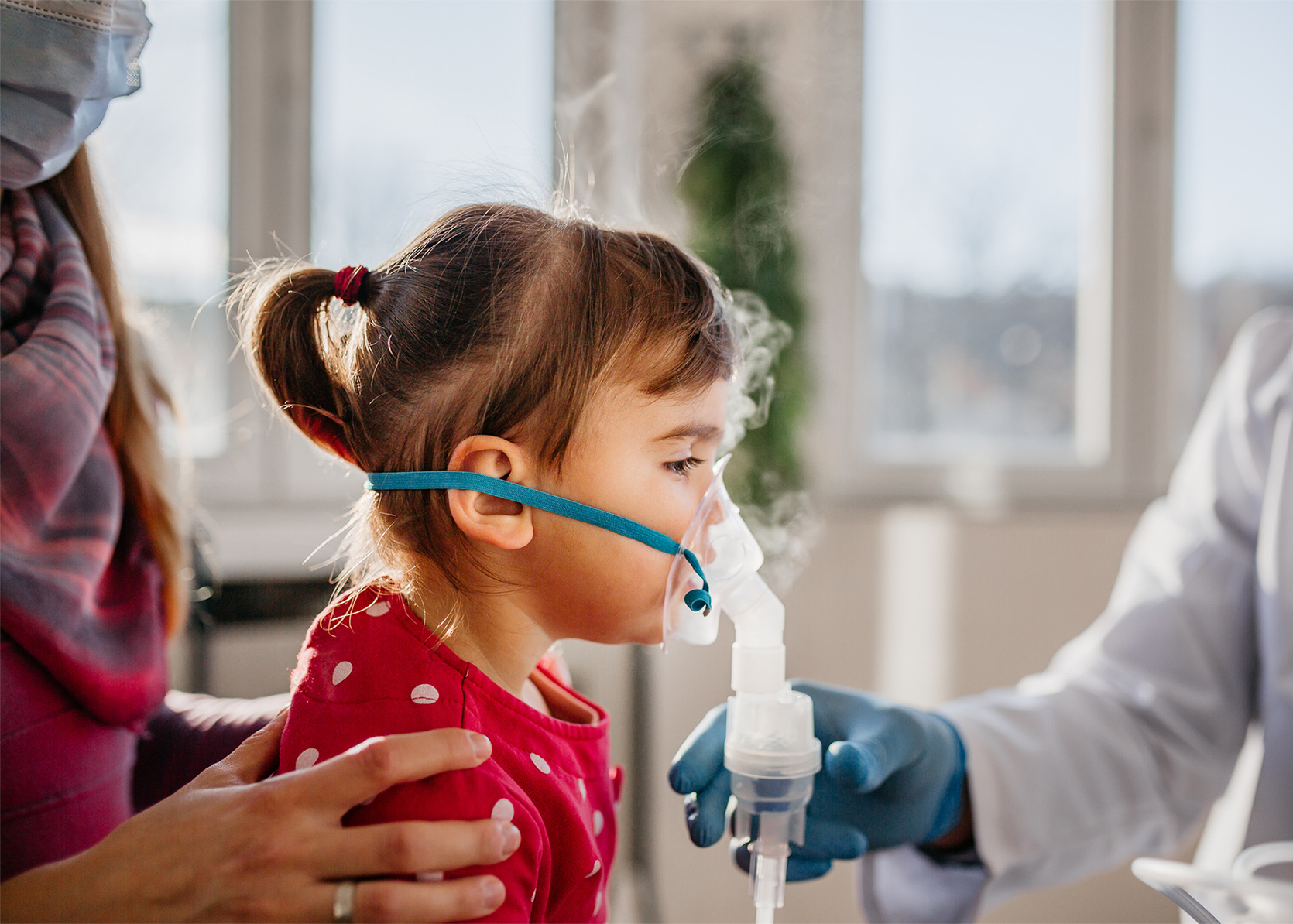
Astma charakteryzuje się nawracającymi epizodami duszności, obturacji oskrzeli oraz kaszlu. Rozpoznanie staje się bardzo prawdopodobne, jeżeli wystąpiły co najmniej trzy epizody obturacji oskrzeli.
Obturacją nazywamy taką sytuację, gdy dochodzi do utrudnienia przepływu powietrza w drogach oddechowych, na skutek skurczu oskrzeli lub obrzęku, czego objawem są na przykład świsty. Pierwsze symptomy obturacji mogą pojawić się już w pierwszym roku życia dziecka. Oceny tych epizodów dokonuje lekarz, który – można powiedzieć – jest sędzią w tej sprawie. Nie zawsze powód obturacji jednoznacznie wskazuje na astmę – jego przyczyną mogą być też zakażenia wirusowe czy zachłyśnięcie jakimś przedmiotem. A z drugiej strony – jednorazowa obturacja wcale nie musi oznaczać astmy.
A co jeśli sam lekarz ma wątpliwości? Jakie badanie może mu pomóc w postawieniu diagnozy?
Nie ma badań, które rozpoznają astmę za lekarza. Oczywiście, przydatna jest spirometria, czyli badanie, które mierzy pojemność płuc oraz m.in. skuteczność wydychania powietrza. Jednak można ją wykonać u dzieci, które skończyły 6 lat.
Jeśli dziecko jest młodsze, lekarz musi bazować przede wszystkim na obserwacji objawów i efektów wdrożonego leczenia. Ważny jest szczegółowy wywiad. Przewlekły kaszel i świszczący oddech to objawy charakterystyczne też dla innych chorób układu oddechowego. Czasem trzeba wykluczyć inne choroby, aby pozostać przy rozpoznaniu astmy. Dodajmy do tego testy alergiczne – wykonujemy je po to, aby przewidzieć, kiedy istnieje zwiększone zagrożenia dla pacjenta. Przykładowo, jeśli dziecko jest uczulone na pyłki trawy czy drzew, wiosną będzie musiało zostać „obstawione” lekami. Możemy również zaproponować pacjentowi odczulanie.

Prof. dr hab. n. med. Marek Kulus /fot. archiwum prywatne
W ostatnich latach leczenie astmy bardzo się zmieniło. W jakim stopniu widać to na oddziale, którym pan kieruje?
Od 30 lat pracuję z dziećmi, które chorują na astmę. Doskonale pamiętam pierwsze dyżury, zaraz po tym, jak skończyłem studia. Niemal codziennie prowadziliśmy walkę o życie małych astmatyków. Na każdy dyżur trafiało dwoje, troje dzieci, w bardzo ciężkim stanie. Mimo że teraz pracuję na oddziale adresowanym m.in. do pacjentów z astmą, w ciągu roku trafia do nas zaledwie kilkoro dzieci z bardzo zaawansowaną chorobą. Postęp w medycynie spowodował całkowitą zmianę twarzy astmy. To, co kiedyś było nie do opanowania, dziś jesteśmy w stanie skutecznie leczyć.
A wpływ środowiska? Przecież jest dużo bardziej zanieczyszczone niż kiedyś.
Kiedyś nie za bardzo wiedzieliśmy, w jakim środowisku żyjemy. Myślę, że pewne czynniki były kompletnie niemierzalne, choć niewątpliwie warunki środowiskowe wpływają na przebieg astmy. To pod ich wpływem ujawniają się pewne czynniki zakodowane w naszym genomie.
Jeśli popatrzymy na statystyki częstotliwości występowania astmy, to zauważymy, że gwałtowanie narastała ona w latach 70. 80. i 90. XX wieku. Obecnie w Polsce astma występuje mniej więcej u 10 procent dzieci. Za to przybywa pacjentów z alergiami – w tej chwili ten problem dotyczy 40 procent dzieci.
Środowisko na pewno ma wpływ na tę sytuację. Ale nie chodzi wyłącznie o smog, tlenki azotu, dwutlenek siarki czy tlenek węgla. Z punktu widzenia alergologicznego dużą krzywdę wyrządzają nam również produkty, które stosujemy w domu, w tym kosmetyki, środki czystości czy domieszki dodawane do żywności.
W Polsce na diagnozę astmy czeka się 7 lat. Na czym polega trudność w rozpoznawaniu tej choroby?
Astma charakteryzuje się zmiennym obrazem. Jednego dnia dziecko wydaje się zdrowe, a po kontakcie z czynnikiem wywołującym atak, jego stan gwałtownie się pogarsza. Ta zmiana może nastąpić zaledwie w ciągu kilku godzin.
Dlatego nie wolno bagatelizować żadnych objawów, ponieważ astma zaczyna się w dzieciństwie. Gdy diagnozujemy osoby dorosłe, zwykle okazuje się, że ze świszczącym oddechem borykały się już w dzieciństwie, jednak najczęściej te dolegliwości były tłumaczone infekcjami wirusowymi. Niepotrzebnie włączano antybiotyki i po pewnym czasie objawy znikały. Warto wiedzieć, że duszność wskazująca na astmę może pojawić się już u niemowląt, podobnie jak charakterystyczny świszczący oddech. Dziś jesteśmy na to wyczuleni i analizując wspomniane symptomy, zastanawiamy się, czy nie zmierzają one w kierunku astmy. Poza tym antybiotyki nie są już podawane na tak dużą skalę, jak kiedyś.
Dzieci nie gubią się w systemie?
Jako Koalicja na Rzecz Leczenia Astmy tworzymy zalecenia dla lekarzy rodzinnych. Co nie znaczy, że lekarze rodzinni nie znają tych kryteriów, ale one się często zmieniają. To lekarz rodzinny powinien inicjować proces diagnostyczny, kierować na konsultację z alergologiem każdego pacjenta z charakterystycznym dla astmy świszczącym oddechem, przewlekłym kaszlem i nocnymi dusznościami. Ale po takiej konsultacji pacjent powinien wrócić do lekarza rodzinnego. Czasem po drodze mali pacjenci się gubią, również z tego powodu, że gdy objawy ustąpią, rodzice nie kontynuują ścieżki diagnostycznej.
Czy można małego pacjenta wyleczyć z astmy?
Dziś wiemy, że u podłoża astmy leży proces zapalny, więc za pomocą leków możemy to zapalenie hamować. Dlatego grupę leków zapalnych nazywamy grupą leków kontrolujących, ponieważ dzięki nim możemy przebieg astmy kontrolować.
Ale niestety, nie możemy całkowicie wyleczyć astmy. Natomiast jesteśmy w stanie indywidualizować leczenie, szyć je na miarę. Podstawę terapii stanowi przyjmowanie wziewnych leków sterydowych. Ponieważ stosuje się je w bardzo małych dawkach, a do tego miejscowo, są całkowicie bezpieczne. A efektywność ich stosowania jest tym większa, im wcześniej je się wdroży.
Ale tylko 20 procent polskich pacjentów posiada plan leczenia astmy.
Pracujemy nad tym, aby to się zmieniło. I tak życie astmatyków jest teraz dużo łatwiejsze. Świadczy o tym, chociażby fakt, że dziś dzieci z astmą mogą w pełni uczestniczyć w różnych aktywnościach – brać udział w zabawach, w wycieczkach, w lekcjach wychowania fizycznego. Kiedyś były nagminnie zwalniane z wuefu. Zupełnie niepotrzebnie, ponieważ powinny ćwiczyć z rówieśnikami, na miarę swoich możliwości. Aktywność fizyczna wzmacnia mięśnie układu oddechowego, co przekłada się na poprawę funkcjonalności płuc.
Stres może wywołać atak astmy?
Stres ma duże znaczenie, ale nie można go demonizować. Widzę to po zachowaniu dzieci na oddziale. Gdy trafiają do lekarzy, których dobrze znają, czują się bezpieczne i nie ma problemu, aby wyprowadzić pacjenta ze stanu astmatycznego. Jednak gdy dziecko po raz pierwszy widzi jakiegoś lekarza i jeszcze nie ma do niego zaufania, dłużej dochodzi do siebie. Stres widoczny jest we wszystkich chorobach alergicznych – przykładem jest wyrzut pokrzywki na przykład przed sprawdzianem. Mediatory, które biorą udział w astmie, mogą wpłynąć na cięższy przebieg choroby. Podobnie jak zanieczyszczone środowisko. Ale astma to nie wyrok. Dziś można z nią normalnie żyć. Kluczem jest odpowiednie rozpoznanie i wdrożenie leczenia.
…………………………………………………………………………………………………………………………………………………..
Aleksandra Zalewska-Stankiewicz: Podobno w Anglii nauczyciele przechodzą szkolenia, na których uczą się udzielania pierwszej pomocy także chorym na astmę. Brała pani udział w takich kursach?
Marta Zając-Asllanaj: Oczywiście. Szkoła, w której pracowałam przez ostatnich siedem lat, oprócz obowiązkowego szkolenia z pierwszej pomocy, oferowała nauczycielom oraz asystentom nauczania trening z zakresu udzielania pomocy uczniom z astmą oraz anafilaksją, czyli zagrażającą życiu reakcją alergiczną. Szkolenie prowadzone było przez asthma nurses, czyli pielęgniarki specjalizujące się w leczeniu oraz kontrolowaniu astmy. Podczas części teoretycznej poznawaliśmy wiedzę medyczną, uczyliśmy się rozpoznawać zbliżający się atak, a następnie ćwiczyliśmy, jak udzielić uczniowi pomocy.
Musiała pani kiedyś wykorzystać te umiejętności w praktyce?
Wiele razy.
Podczas mojej kilkuletniej pracy w szkole, nie przypominam sobie klasy, w której nie byłoby choćby kilku astmatyków. Ta choroba jest najczęściej występującym schorzeniem wśród dzieci w szkołach podstawowych w Anglii.
Wiem to na podstawie wykazu uczniów z problemami zdrowotnymi – taki dokument na początku każdego roku szkolnego otrzymują nauczyciele i asystenci. Jednak postępy medyczne w leczeniu astmy, jak i odpowiednie przyjmowanie leków według zaleceń lekarza czy pielęgniarki, sprawiają, że coraz rzadziej w szkołach mamy potrzebę aplikowania lekarstw na astmę doraźnie. Najczęściej taka konieczność zachodziła, po powrocie ucznia do szkoły po przebytej chorobie. Wówczas wziewy musiały być podane jako kontynuacja leczenia.

Marta Zając-Asllanaj /fot. archiwum prywatne
Pani 11- letni syn też choruje na astmę. Jak wygląda leczenie dzieci w Anglii?
Adrian został zdiagnozowany jak miał 2 i pół roku. Ponieważ był bardzo mały, synowi nie przeprowadzono żadnych testów. Diagnoza została postawiona na podstawie ogólnego wywiadu, czyli mojego opisu symptomów, rodzinnej historii medycznej (ja również byłam astmatykiem jako dziecko), oraz wielokrotnej potrzeby hospitalizacji Adriana z powodu problemów z oddychaniem. Leki zadziałały magicznie.
Po kilku latach – po konsultacji z lekarzem – udało nam się odstawić leki na dłuższy czas, ale niestety po przebytym COVID-19, astma powróciła i konieczny był powrót do leczenia. Od wielu lat Adrian przyjmuje sterydy oraz tabletki na astmę. Na wszelki wypadek, zawsze nosi przy sobie doraźny inhalator. Dodatkowy czeka na niego w szkolnym pokoju medycznym.
Czym różni się leczenie astmy w Polsce i w Wielkiej Brytanii?
Największym zaskoczeniem dla mnie jako mamy astmatyka, był zakaz korzystania z popularnych w Polsce nebulizatorów do inhalacji. Gdy wezwałam do Adriana karetkę, ekipa pogotowia była zaskoczona, że ich używamy. Anglicy stosują je wyłącznie w szpitalu, pod opieką medyka.
Świetnym rozwiązaniem stosowanym w Wielkiej Brytanii jest coroczna wizyta kontrolna u pielęgniarki od astmy. Podczas tego spotkania omawiane są problemy dotyczące oddychania. Powstaje też pisemny „plan astmy” – chodzi o ustalenie spersonalizowanego leczenia oraz postępowania w przypadku nasilenia się objawów choroby. Kopię planu należy także zanieść do szkoły, aby personel wiedział jak udzielić uczniowi doraźnej pomocy. „Plan astmy” przydaje się w ekstremalnych przypadkach, gdy zachodzi potrzeba wezwania medyków do placówki bądź do domu chorego. A to z kolei ułatwia i przyśpiesza udzielenie pomocy.
Prof. dr hab. n. med. Marek Kulus, kierujący Kliniką Pneumonologii i Alergologii Wieku Dziecięcego w Dziecięcym Szpitalu Klinicznym w Warszawie. Przewodniczący Koalicji na Rzecz Leczenia Astmy.
Marta Zając-Asllanaj, nauczycielka od 2004 roku mieszkająca w Londynie. Mama 11- letniego Adriana, astmatyka. Instagram @martas_classroom